| J Neuromonit Neurophysiol > Volume 4(2); 2024 > Article |
|
Abstract
Voice disorders, resulting from structural and functional abnormalities in the larynx, significantly impact communication, daily activities, and emotional expression, ultimately lowering quality of life. Voice therapy is a key non-invasive intervention for managing voice disorders that arise from structural, functional, or neurological abnormalities in the larynx. Voice therapy includes techniques such as phonation exercises, breath control, resonance training, muscle relaxation, and posture adjustments, all aimed at restoring optimal vocal function. Indications for voice therapy cover a broad range of conditions, including vocal fold nodules, polyps, paralysis, spasmodic dysphonia, and aging-related vocal atrophy. Various voice therapy methods, such as vocal function exercises, resonance voice therapy, and Lee Silverman Voice Treatment, demonstrate improved outcomes in vocal quality, endurance, and overall vocal health. Recent trends in self-managed voice programs, facilitated by smartphone apps and social media resources, are expanding the accessibility of voice therapy. The integration of behavioral, medical, and technological interventions supports a multidisciplinary approach to meet diverse needs in managing voice disorders. This review underscores voice treatment approaches, highlighting their efficacy in addressing various voice disorders and supporting a multidisciplinary framework for optimizing therapeutic outcomes.
ņØīņä▒ ņןņĢĀļŖö ĒøäļæÉņØś ĻĄ¼ņĪ░ņĀü, ĻĖ░ļŖźņĀü ņØ┤ņāüņ£╝ļĪ£ ņØĖĒĢ£ ņØīņä▒ ĻĖ░ļŖźņØś ņĀĆĒĢśļź╝ ņØśļ»ĖĒĢśļ®░, ņØśņé¼ņåīĒåĄ, ņØ╝ņāü ĒÖ£ļÅÖ,Ļ░ÉņĀĢ Ēæ£Ēśä ļō▒ņŚÉ ļ¼ĖņĀ£ļź╝ ņØ╝ņ£╝ņ╝£ ĻČüĻĘ╣ņĀüņ£╝ļĪ£ ņéČņØś ņ¦ł ņĀĆĒĢśļĪ£ ņØ┤ņ¢┤ ņ¦ł ņłś ņ׳ļŗż. ņØ╝ļ░ś ņØĖĻĄ¼ņØś ņĢĮ 20%ņŚÉņä£ ņØ╝ņāØ ļÅÖņĢł ņØīņä▒ ņןņĢĀļź╝ Ļ▓ĮĒŚśĒĢśļ®░, ĒŖ╣Ē׳ ņØīņä▒ņØä ņĀäļ¼ĖņĀüņ£╝ļĪ£ ņé¼ņÜ®ĒĢśļŖö ņé¼ļ×īļōżņŚÉĻ▓ī ņØ┤ ļ╣äņ£©ņØ┤ 44%ļĪ£ ļåÆĻ▓ī ļéśĒāĆļé£ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ņ¢┤ ņØīņä▒ ņןņĢĀņŚÉ ļīĆĒĢ£ ņĀüņĀłĒĢ£ ņśłļ░®Ļ│╝ Ļ┤Ćļ”¼ļŖö ĒĢäņłśņĀüņØ┤ļŗż[1]. ņØīņä▒ ņןņĢĀņØś ņ╣śļŻīļŖö ņ╣©ņŖĄņĀü ļ░®ļ▓ĢĻ│╝ ļ╣äņ╣©ņŖĄņĀü ļ░®ļ▓Ģņ£╝ļĪ£ ĻĄ¼ļČäļÉĀ ņłś ņ׳ļŗż. ņ╣©ņŖĄņĀü ļ░®ļ▓ĢņŚÉļŖö ĒøäļæÉļ»ĖņäĖņłśņłĀĻ│╝ Ļ░ÖņØĆ ņłśņłĀņĀü ņ╣śļŻīņÖĆ ņä▒ļīĆ ļ│æļ│Ćļé┤ ņŻ╝ņé¼ņÖĆ Ļ░ÖņØĆ ļ╣äņłśņłĀņĀü ļ░®ļ▓ĢņØ┤ ĒżĒĢ©ļÉśļ®░, ļ╣äņ╣©ņŖĄņĀü ļ░®ļ▓ĢņŚÉļŖö ņŻ╝ļĪ£ ņĢĮļ¼╝ ņÜöļ▓ĢĻ│╝ ņØīņä▒ ņ╣śļŻīĻ░Ć ĒżĒĢ©ļÉ£ļŗż. ņØīņä▒ ņ╣śļŻīļŖö ĒÖśņ×ÉņØś ņØīņä▒ ĻĖ░ļŖźņØä Ļ░£ņäĀĒĢśĻ▒░ļéś ĒÜīļ│ĄĒĢśĻĖ░ ņ£äĒĢ┤ ļ░£ņä▒ ĒøłļĀ©, ĒśĖĒØĪ ņĪ░ņĀł, Ļ│Ąļ¬ģ ĒøłļĀ©, ĻĘ╝ĻĖ┤ņן ņÖäĒÖö, ņ×ÉņäĖ ņĪ░ņĀĢ ļō▒ņØä ņ▓┤Ļ│äņĀüņ£╝ļĪ£ ņĀüņÜ®ļÉśļŖö ļ╣äņ╣©ņŖĄņĀü ņżæņ×¼ļ░®ļ▓ĢņØ┤ļŗż[2]. ņØīņä▒ ņ╣śļŻīļŖö Ļ░£ņØĖņØś ņØīņä▒ ļ¼ĖņĀ£ņØś ņøÉņØĖĻ│╝ ĒŖ╣ņä▒ņŚÉ ļö░ļØ╝ ļ¦×ņČżĒśĢņ£╝ļĪ£ ņĀæĻĘ╝ĒĢśņŚ¼, ņØīņä▒ ĻĖ░ļŖźņØś ņĄ£ņĀüĒÖöļź╝ ļÅäļ¬©ĒĢ©ņ£╝ļĪ£ņŹ© ĒÖśņ×ÉņØś ņéČņØś ņ¦łņØä Ē¢źņāüņŗ£ĒéżļŖö ļŹ░ ĻĖ░ņŚ¼ĒĢ£ļŗż. ņØīņä▒ ņ╣śļŻīņØś ņŻ╝ņÜö ļ¬®ņĀüņØĆ ņØīņä▒ņØś Ļ│╝ļÅäĒĢ£ ņé¼ņÜ®, ņלļ¬╗ļÉ£ ļ░£ņä▒ ņŖĄĻ┤Ć, ņŗĀĻ▓ĮĒĢÖņĀü ņøÉņØĖ ļō▒ņ£╝ļĪ£ ņØĖĒĢ┤ ļ░£ņāØĒĢśļŖö ņøÉņØĖņØä ĒĢ┤Ļ▓░ĒĢśņŚ¼ ņØīņä▒ņØś ĻĖ░ļŖźĻ│╝ ņéČņØś ņ¦łņØä Ē¢źņāüĒĢśļŖö Ļ▓āņØ┤ļŗż.
ņØīņä▒ ņ╣śļŻīļŖö ļŗżņ¢æĒĢ£ ņØīņä▒ ņןņĢĀņŚÉ ļīĆĒĢ┤ ņĀüņÜ®ĒĢĀ ņłś ņ׳ļŗż. ņä▒ļīĆ Ļ▓░ņĀł, ņä▒ļīĆ ņÜ®ņóģ, ĒøäļæÉņŚ╝ ļō▒Ļ│╝ Ļ░ÖņØĆ ĻĖ░ņ¦łņĀü ņØīņä▒ ņןņĢĀ, ņä▒ļīĆļ¦łļ╣ä ļ░Å Ļ▓ĮļĀ©ņä▒ ļ░£ņä▒ņןņĢĀ ļō▒ņØś ņŗĀĻ▓Įņä▒ ņØīņä▒ ņןņĢĀ, ĻĘ╝ĻĖ┤ņןņä▒ ļ░£ņä▒ ņןņĢĀ ļō▒ņØś ĻĖ░ļŖźņĀü ņØīņä▒ ņןņĢĀ, ņłśņłĀ Ēøä ņØīņä▒ ņ×¼ĒÖ£, ņä▒ņĀĢņ▓┤ņä▒ņŚÉ ņØśĒĢ£ ņØīņä▒ ļ¼ĖņĀ£, ņĀæņ┤ē ņ£ĪņĢäņóģ ļō▒ņØś ņØ┤ņ░©ņĀüņØĖ ņØīņä▒ Ļ┤ĆļĀ© ļ¼ĖņĀ£, ļ¦īņä▒ ĻĖ░ņ╣©, ņØ┤ļ¼╝Ļ░É, Ļ│╝ļÅäĒĢ£ ĒŖĖļ”╝ ļō▒ņØś ļ»ĖņŻ╝ņŗĀĻ▓Į Ļ┤ĆļĀ© ņ”ØņāüņØś Ļ░£ņäĀņØä ņ£äĒĢ┤ņä£ ņØīņä▒ņ╣śļŻīĻ░Ć ņĀüņÜ®ļÉĀ ņłś ņ׳ļŗż[1].
ņä▒ļīĆ Ļ▓░ņĀłņŚÉņä£ ņØīņä▒ņ╣śļŻīļŖö ņØīĒ¢źņĀü, ņ▓Łņ¦ĆĻ░üņĀü, ņ×ÉĻĖ░ļ│┤Ļ│ĀņŗØ ĒÅēĻ░ĆņŚÉņä£ ĻĖŹņĀĢņĀüņØĖ Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆņ£╝ļ®░, ņØīņä▒ņØś ņ¦łņØä Ļ░£ņäĀļÉśĻ│Ā, Ļ▓░ņĀł Ēü¼ĻĖ░ļź╝ Ļ░ÉņåīļÉśĻ▒░ļéś Ļ▓░ņĀłņØ┤ ņåīņŗżļÉśņŚłļŗż. ņ¦¦Ļ│Ā ņ¦æņżæņĀüņØĖ ņ╣śļŻīļĪ£ļÅä ĻĖ┤ ņ╣śļŻīļ¦īĒü╝ ĒÜ©Ļ│╝ņĀüņØ┤ļéś, ĒŖ╣ņĀĢ ņ╣śļŻī ĻĖ░ļ▓ĢņØ┤ ļŹö ļéśņØĆņ¦ĆļŖö ļ¬ģĒÖĢĒĢśņ¦Ć ņĢŖļŗż[3]. ņä▒ļīĆ ņÜ®ņóģņØś ņØīņä▒ ņ╣śļŻīļŖö ņłśņłĀ, ņłśņłĀ Ēøä ņØīņä▒ņ╣śļŻīļź╝ ļ╣äĻĄÉĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ ļ¬©ļæÉ ņØīņä▒ ņ¦ĆĒæ£Ļ░Ć ņ£ĀņØśĒĢśĻ▓ī Ļ░£ņäĀļÉśņŚłņ£╝ļ®░, ņłśņłĀ Ēøä ņØīņä▒ņ╣śļŻīĒĢ£ ĻĄ░ņŚÉņä£ ĒÜ©Ļ│╝Ļ░Ć ņóŗņĢśņ£╝ļ®░, ņØ┤ņÖä-ĒØÉļ”äļ░£ņä▒ (stretch and flow phonation), Ļ│Ąļ¬ģļ░£ņä▒, ņä▒ļīĆ ĻĖ░ļŖź ņÜ┤ļÅÖĻ│╝ Ļ░ÖņØĆ ĻĖ░ļ▓ĢņØ┤ ĒÜ©Ļ│╝ņĀüņØ┤ņŚłļŗż[2]. ņłśņłĀņØ┤ ĒĢäņÜöĒĢ£ ņ¢æņä▒ ņä▒ļīĆ ļ│æļ│ĆņŚÉ ļīĆĒĢ£ ņØīņä▒ ņ╣śļŻīņŚÉ ļīĆĒĢ┤ņä£ļŖö ņĢäņ¦üĻ╣īņ¦Ć ĒÜ©Ļ│╝ņĀüņØĖ ņÜöļ▓ĢņŚÉ ļīĆĒĢ£ ņČ®ļČäĒĢ£ ņ”ØĻ▒░ļŖö ļ│┤Ļ│ĀļÉśņ¦Ć ņĢŖņĢśņ£╝ļéś, ņłśņłĀ ņĀäņŚÉ ņŗ£Ē¢ēĒĢ£ ņ╣śļŻīĻ░Ć ņłśņłĀ Ēøä ņØīņä▒ ņ¦łņØä Ļ░£ņäĀņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż.
ļģĖĒÖö Ļ┤ĆļĀ© ņä▒ļīĆ ņ£äņČĢņŚÉ ļīĆĒĢ£ ņØīņä▒ ņ╣śļŻīņŚÉ ļīĆĒĢ┤ņä£ ņłśņłĀĻ│╝ ņØīņä▒ ņ╣śļŻīļź╝ ļ╣äĻĄÉĒĢ£ Ļ▓░Ļ│╝, ļæÉ ļ░®ļ▓Ģ ļ¬©ļæÉ ņ╣śļŻīļ░øņ¦Ć ņĢŖņØĆ ĻĄ░ņŚÉ ļ╣äĒĢ┤ ĒśĖņĀäļÉśņŚłļŗż. ĻĘĖļ¤¼ļéś ļæÉ ĻĄ░ Ļ░äņØś ņ╣śļŻīĒÜ©Ļ│╝ņØś ņ░©ņØ┤ļŖö ņŚåņŚłņ£╝ļ®░, ņØīņä▒ ņ╣śļŻīļŖö 1ĒÜīļ¦īņ£╝ļĪ£ņä£ ĒÜ©Ļ│╝Ļ░Ć ņ׳ņŚłņ£╝ļ®░, ĒśĖĒØĪ ļ░Å Ļ│Ąļ¬ģ ĻĖ░ļŖźĻ░£ņäĀņŚÉļÅä ņČöĻ░ĆņĀüņØĖ ņØ┤ ņĀÉņØ┤ ņ׳ņŚłļŗż[4].
ņØ╝ņĖĪņä▒ ņä▒ļīĆ ļ¦łļ╣ä ĒÖśņ×ÉņŚÉĻ▓ī ņØīņä▒ ņ╣śļŻī Ēøä ņä▒ļīĆ ņÜ┤ļÅÖņä▒, ņä▒ļīĆ Ēŗłņāł ĒÅÉņćä, ņØīņä▒ ņ¦ĆĒæ£ņŚÉņä£ Ļ░£ņäĀņØ┤ ļéśĒāĆļé¼ņ£╝ļéś, ņĄ£ņĀüņØś Ēܤņłś ļ░Å ņ¦ĆņåŹ ņŗ£Ļ░äņŚÉ ļīĆĒĢ┤ņä£ļŖö ĒÅēĻ░ĆĒĢśĻĖ░ ņ¢┤ļĀżņøĀļŗż[5]. ņŚŁĒ¢ēņĀü ņä▒ļīĆ ņÜ┤ļÅÖņŚÉ ļīĆĒĢ£ ņØīņä▒ ņ╣śļŻīņŚÉ ļīĆĒĢ┤ņä£ ĒśĖĒØĪ Ļ░£ņäĀņØĆ ņ׳ņŚłņ¦Ćļ¦ī, ņØīĒ¢ź ļ░Å ņ¦ĆĻ░üņĀü ņØīņä▒ ņ¦ĆĒæ£ņŚÉņä£ļŖö ļ│ĆĒÖöĻ░Ć ļ»Ėļ»ĖĒ¢łņ£╝ļ®░, ĒØĪĻĖ░ ĻĘ╝ņ£Ī ĒøłļĀ©ņØ┤ ĒśĖĒØĪ Ļ│żļ×ĆņØä ņżäņØ┤ļŖö ļŹ░ ļÅäņøĆņØ┤ ļÉśņŚłņ¦Ćļ¦ī, ļŹö ļ¦ÄņØĆ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż.
ĻĖ░ļŖźņä▒ ņØīņä▒ ņןņĢĀņŚÉņä£ņØś ņØīņä▒ ņ╣śļŻīļŖö ņØīņä▒ ĻĖ░ļŖźņØ┤ Ļ░£ņäĀļÉśĻ│Ā, ņØīņä▒ ņ╣śļŻīņÖĆ ņØĖņ¦Ć Ē¢ēļÅÖ ņ╣śļŻīļź╝ ļ│æĒ¢ēĒĢśļ®┤ ņןĻĖ░ņĀüņØĖ Ļ▓░Ļ│╝Ļ░Ć Ē¢źņāüļÉśņŚłņ£╝ļ®░, ĒŖ╣Ē׳ ņŗ¼ļ”¼ņĀü ņāüĒā£Ļ░Ć ļÅÖļ░śļÉ£ ĒÖśņ×ÉņŚÉĻ▓ī ĒÜ©Ļ│╝ņĀüņØ┤ņŚłļŗż[6]. ĻĘ╝ĻĖ┤ņןņä▒ ļ░£ņä▒ņןņĢĀņØś Ļ▓ĮņÜ░ ņĄ£ļīĆļ░£ņä▒ņŗ£Ļ░ä, ņØīļÅä ļ░Å ņØīņä▒ ņ¦łņŚÉņä£ Ļ░£ņäĀņØä ļ│┤ņśĆņ£╝ļ®░, ņä▒ļīĆ ĻĖ░ļŖź ņÜ┤ļÅÖ ļ░Å Ļ│Ąļ¬ģ ņĪ░ņĀł ĻĖ░ļ▓ĢņØ┤ ļÅäņøĆņØ┤ ļÉśļ®░, ĒĢśĻĖ░ļÅä ņĢĢļĀź ļ░Å ņä▒ļ¼Ė ņĀæņ┤ēņØ┤ Ļ░£ņäĀļÉśņŚłļŗż[7].
ĒøäļæÉņĀłņĀ£ņłĀ ĒÖśņ×Éļź╝ ņ£äĒĢ£ ņØīņä▒ ņ×¼ĒÖ£ ņ╣śļŻīļŖö ĻĖ░Ļ┤ĆņŗØļÅä ļ│┤ĒśĢļ¼╝ ņé¼ņÜ®ņØ┤ ņØīņä▒ņØś ņ¦łĻ│╝ ĒÖśņ×É ļ¦īņĪ▒ļÅäņŚÉņä£ Ļ░Ćņן Ēü░ ĒÜ©Ļ│╝ļź╝ ļ│┤ņśĆņ£╝ļéś. ļ╣äņÜ®ņĀüņØĖ ļČĆļŗ┤Ļ│╝ ĒĢ®ļ│æņ”Øļ®┤ņŚÉņä£ ņĀüņĀłĒ׳ Ļ│ĀļĀżļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż. ĒŖĖļ×£ņŖżņĀĀļŹö ņŚ¼ņä▒ņØä ņ£äĒĢ£ ņØīņä▒ ņŚ¼ņä▒ĒÖöļź╝ ņ£äĒĢ£ ņØīņä▒ ņ╣śļŻīļŖö ĻĖ░ļ│Ė ņŻ╝ĒīīņłśņÖĆ ņä▒ļ│ä ņØĖņ¦ĆņŚÉņä£ ņ£ĀņØśĒĢ£ Ļ░£ņäĀņØä ļ│┤ņśĆņ£╝ļ®░, ļŹö ļ¦ÄņØĆ ņ╣śļŻī ņäĖņģśņØä ņŗ£Ē¢ēĒĢĀņłśļĪØ ļŹö ļ¦ÄņØĆ ĒÜ©Ļ│╝Ļ░Ć ļ│┤ņØĖļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[1].
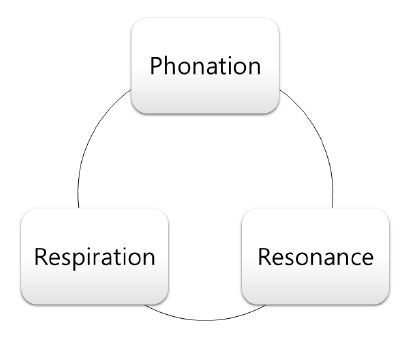
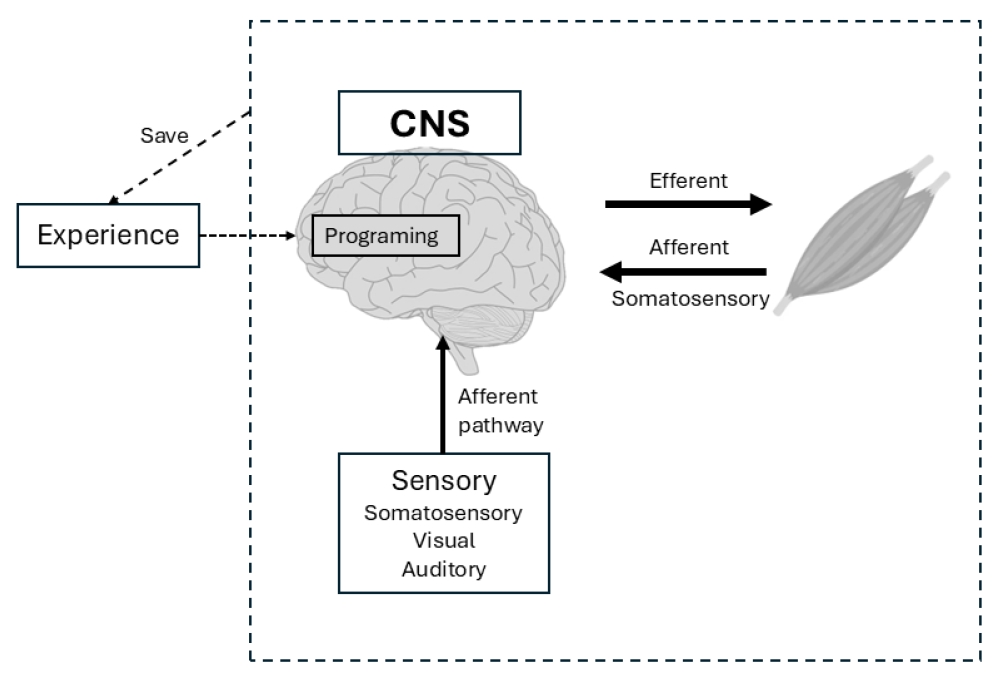
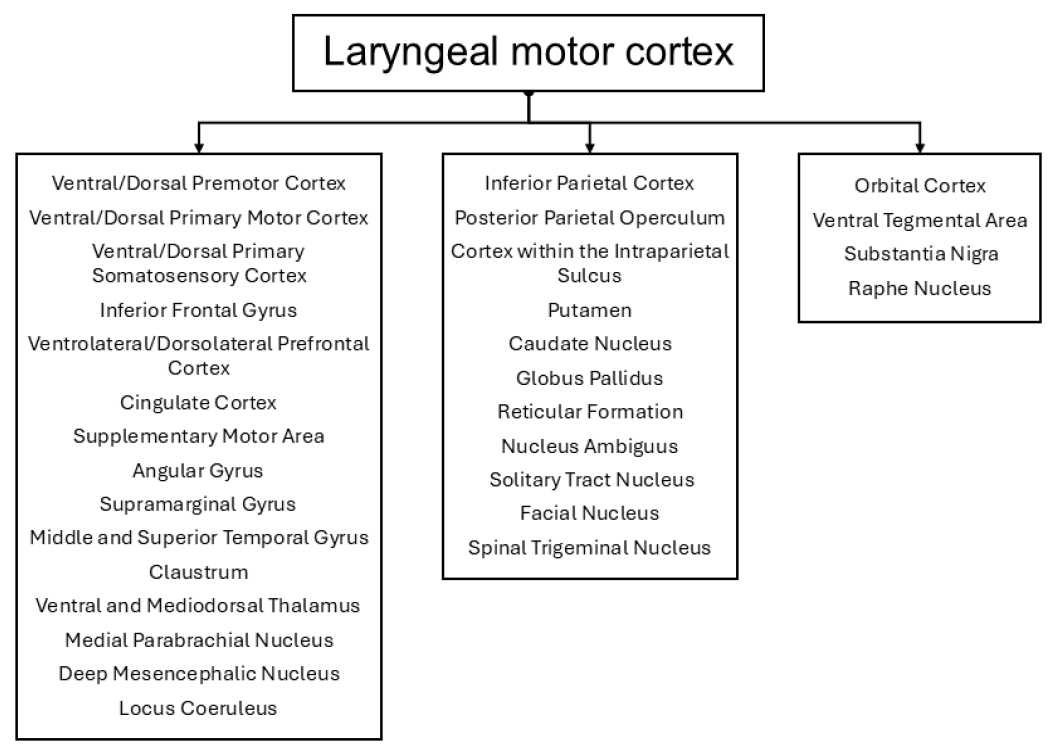
ņØīņä▒ ņāØņä▒Ļ│╝ ņĪ░ņĀłņØś ĻĖ░ņĀäņØä ņØ┤ĒĢ┤ĒĢśļŖö Ļ▓āņØĆ ņØīņä▒ ņ╣śļŻīļź╝ ņØ┤ĒĢ┤ĒĢśļŖö ļŹ░ ņ׳ņ¢┤ ĻĖ░ļ│ĖņØ┤ ļÉ£ļŗż. ņØīņä▒ ņāØņä▒ņØĆ ĒśĖĒØĪ, ļ░£ņä▒ ļ░Å Ļ│Ąļ¬ģņØś ĒåĄĒĢ®ņŚÉ ņżæņĀÉņØä ļæÉļ®░, ņØ┤ļōżņØĆ ļ¬©ļæÉ ņØīņä▒ ĻĖ░ļŖźņŚÉņä£ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢ£ļŗż(Figure 1) [8]. ĻĖ░ļ│ĖņĀüņ£╝ļĪ£ ļ¬©ļōĀ ņÜ┤ļÅÖ ņĪ░ņĀłņØĆ ņĀĆņןļÉ£ ņÜ┤ļÅÖ ĒöäļĪ£ĻĘĖļש ļśÉļŖö ļ¦Éņ┤ł ņłśņÜ®ĻĖ░ļĪ£ļČĆĒä░ņØś ņŗżņŗ£Ļ░ä Ļ░ÉĻ░ü ņĀĢļ│┤ļź╝ ĒåĄĒĢ┤ ņŗ£ņ×æļÉ£ļŗż. ņżæņČö ņŗĀĻ▓ĮĻ│äļŖö ņØ┤ļ¤¼ĒĢ£ ņ×ģļĀźņØä ņ▓śļ”¼ĒĢśņŚ¼ ņĀüņĀłĒĢ£ ņÜ┤ļÅÖ ļ░śņØæņØä ĻĘ╝ņ£Īņ£╝ļĪ£ ļ│┤ļé┤ļŖö ņøÉņŗ¼ Ļ▓ĮļĪ£ļź╝ ĒåĄĒĢ┤ ņāØņä▒ĒĢśĻ│Ā, ņŻ╝ļ│Ćņ£╝ļĪ£ļČĆĒä░ņØś ĻĄ¼ņŗ¼ņä▒ Ēö╝ļō£ļ░▒ņØä ļ░öĒāĢņ£╝ļĪ£ ņøĆņ¦üņ×äņØä ņĪ░ņĀĢĒĢ£ļŗż. ņØ┤ļ¤¼ĒĢ£ Ļ░ÉĻ░ü ņłśņÜ®Ļ│╝ ņÜ┤ļÅÖ ļ░śņØæņØś ļ░śņé¼ņ×æņÜ®ņØĆ ņĀĢĒÖĢĒĢ£ ņøĆņ¦üņ×äņØä ņĀ£ņ¢┤ĒĢśļŖöļŹ░ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢ£ļŗż(Figure 2). ĒøäļæÉ ņÜ┤ļÅÖ Ēö╝ņ¦łņØĆ ņŚ¼ļ¤¼ ļīĆļćī Ēö╝ņ¦ł, Ēö╝ņ¦łĒĢś ļ░Å ļćīĻ░ä ĻĄ¼ņĪ░ņØś ņśüņŚŁĻ│╝ ĒĢ©Ļ╗ś ĒåĄĒĢ®ņĀüņ£╝ļĪ£ ņØīņä▒ ņāØņä▒, ļ░£ņä▒, ĒśĖĒØĪņŚÉ ļīĆĒĢ£ ĒøäļæÉ ĻĘ╝ņ£ĪņØä ņĀĢĒÖĢĒĢśĻ▓ī ņĪ░ņĀłĒĢśĻĖ░ ņ£äĒĢ┤ ĒśæļĀźĒĢśļ®░, ņ×Éļ░£ņĀü ļ░Å ļ╣äņ×Éļ░£ņĀü ņŗ£ņŖżĒģ£ņŚÉ ĻĖ░ņŚ¼ĒĢ£ļŗż(Figure 3).
ņØīņä▒ ņ╣śļŻīļŖö ņØ┤ļ¤¼ĒĢ£ ņØīņä▒ ņāØņä▒ņŚÉ ļīĆĒĢ£ ĒøäļæÉ ĒĢ┤ļČĆĒĢÖĻ│╝ ļ░£ņä▒ ņāØļ”¼ĒĢÖņŚÉ ļīĆĒĢ£ ņ▓ĀņĀĆĒĢ£ ņØ┤ĒĢ┤ļź╝ ļ░öĒāĢņ£╝ļĪ£ ĒĢ£ļŗż. Ē¢ēļÅÖņĀü ņØīņä▒ ņ╣śļŻīņØś ĒÜ©Ļ│╝ļŖö ņ¢Ėņ¢┤ņ╣śļŻī, ņØ┤ļ╣äņØĖĒøäĻ│╝ĒĢÖ, ņŗĀĻ▓ĮĒĢÖ, ņä▒ņĢģ ļō▒ ņŚ¼ļ¤¼ ļČäņĢ╝ņŚÉņä£ ņ×ģņ”ØļÉśņŚłļŗż. ļö░ļØ╝ņä£ Ē¢ēļÅÖņĀü ņØīņä▒ ņ╣śļŻīņØś ļ¬®Ēæ£ļŖö ņØīņä▒ ņןņĢĀņÖĆ Ļ┤ĆļĀ©ļÉ£ ņØīņä▒ ĒÜ©ņ£©ņä▒ņØä ļåÆņØ┤Ļ│Ā ĒøäļæÉ ņןņĢĀņØś ņśüĒ¢źņØä ņżäņØ┤ļŖö ļŹ░ ņ׳ļŗż. ņØīņä▒ņ╣śļŻīļŖö ĒÖśņ×ÉņÖĆ ĒĢ©Ļ╗ś Ļ░Ćņן ĒÜ©ņ£©ņĀüņØ┤Ļ│Ā Ļ▒┤Ļ░ĢĒĢ£ ņØīņä▒ ņāØņä▒ ĻĖ░ņĀäņØä ņé¼ņÜ®ĒĢśņŚ¼ ņØīņä▒ņØś ņ¦łĻ│╝ Ļ░ĢļÅäļź╝ Ļ░£ņäĀĒĢśĻ│Ā, ņØīņä▒ Ļ┤ĆļĀ© ņןņĢĀļź╝ ņĄ£ņåīĒÖöĒĢśļ®░, ņØśņé¼ņåīĒåĄ ĒÜ©Ļ│╝ļź╝ ļåÆņØ┤Ļ│Ā ņØīņä▒ ņĀĢņ▓┤ņä▒Ļ│╝ Ļ▒┤Ļ░ĢņØä ĒÜīļ│ĄĒĢśļÅäļĪØ ļÅĢļŖöļŗż.
ņØīņä▒ ņ╣śļŻīļŖö ņØ╝ļ░śņĀüņ£╝ļĪ£ ņä▒ļīĆ ņ£äņāØ ņāüļŗ┤Ļ│╝ ņ¦üņĀæņĀüņØĖ ņ╣śļŻīļĪ£ ĻĄ¼ņä▒ļÉśņ¢┤ ĒÖśņ×ÉņØś ņØīņä▒ ņāØņä▒ ĻĖ░ļ▓ĢņØä Ļ░£ņäĀĒĢśļŖö ļŹ░ ņżæņĀÉņØä ļæöļŗż. ņØīņä▒ ņ╣śļŻīņØś ĒܤņłśņÖĆ Ļ░£ņäĀ ņśłĒøäļŖö ĒÖśņ×ÉņØś Ļ░£ļ│ä ļ¬®Ēæ£ņÖĆ ņāüĒā£ņŚÉ ļö░ļØ╝ ļŗżļź┤ļ®░, ņ╣śļŻīļŖö ņØ╝ļ░śņĀüņ£╝ļĪ£ ņłśĒÜī(1~8ĒÜī) ņ¦äĒ¢ēļÉ£ļŗż[9]. ņ┤łĻĖ░ņŚÉ Ļ░£ņäĀ Ļ░ĆļŖźņä▒ņØä ļ│┤ņØ┤ļŖö ĒÖśņ×ÉņØ╝ņłśļĪØ ņ╣śļŻī ņä▒Ļ│ĄļźĀņØ┤ ļåÆļŗż. ņØīņä▒ ņ╣śļŻīļŖö Ē¢ēļÅÖņØś ļ│ĆĒÖöļź╝ ņÜöĻĄ¼ĒĢśļ®░, ĒÖśņ×ÉĻ░Ć ņāłļĪ£ņÜ┤ ĻĖ░ņłĀņØä ņØ╝ņāüņŚÉ ņĀüĻĘ╣ņĀüņ£╝ļĪ£ ņĀüņÜ®ĒĢĀ ļĢī ĒÜ©Ļ│╝Ļ░Ć ļéśĒāĆļé£ļŗż.
ņØīņä▒ ņ╣śļŻīņØś ņ▓½ ļ▓łņ¦Ė ņÜöņåīņØĖ ņāüļŗ┤ņØĆ ĒøäļæÉ ĒÖśĻ▓Į ļ░Å ņØīņä▒ ņé¼ņÜ®ņØä ņĄ£ņĀüĒÖöĒĢśĻĖ░ ņ£äĒĢ£ Ļ▓āņ£╝ļĪ£, ņØ╝ļ░śņĀüņ£╝ļĪ£ Ļ░äļŗ©ĒĢśļ®░ Ļ░äņĀæņĀü ņĀæĻĘ╝ņ£╝ļĪ£ Ļ░äņŻ╝ļÉĀ ņłś ņ׳ļŗż. ņØ┤ļŖö ņĀüņĀłĒĢ£ ņä▒ļīĆ ņ£äņāØņØä ĒżĒĢ©ĒĢśņŚ¼ ĒøäļæÉ ļé┤ļČĆ ĒÖśĻ▓ĮņŚÉ ļīĆĒĢ£ Ļ░£ņäĀņé¼ĒĢŁņ£╝ļĪ£ ņłśļČä Ļ│ĄĻĖē, ņŚŁļźś ņśłļ░®, ņ▓śļ░®ļÉ£ ņĢĮļ¼╝ ļ│ĄņÜ®ņØś ņżĆņłś ļō▒ņØä ņżĆņłśĒĢśļÅäļĪØ ĒĢ£ļŗż. ļśÉĒĢ£, ņØīņä▒ ņÖĖņāüņØä ņżäņØ┤ĻĖ░ ņ£äĒĢ┤ ĒÖśņ×ÉĻ░Ć ņØīņä▒ ņé¼ņÜ®ņØś ņ¢æĻ│╝ ņ£ĀĒśĢņØä ņĪ░ņĀłĒĢśļÅäļĪØ ņ£ĀļÅäĒĢ£ļŗż.
ņØ╝ļČĆ ĒÖśņ×ÉņŚÉĻ▓īļŖö ņØśĒĢÖņĀü, ņÖĖĻ│╝ņĀü ļśÉļŖö ļ│┤ņāüņĀü ņĀäļץ ļō▒ņØ┤ ņŻ╝ņÜö ņ╣śļŻīļĪ£ ĻČīņןļÉĀ ņłś ņ׳ņ£╝ļ®░, ĒĢ£ļæÉ ĒÜīņØś Ļ░äņĀæ ņØīņä▒ ņ╣śļŻīļ¦īņ£╝ļĪ£ ņČ®ļČäĒĢĀ ņłś ņ׳ļŗż. ņČ®ļČäĒĢ£ ņłśļČä Ļ│ĄĻĖēņØ┤ ņØīņä▒ ĒÆłņ¦łņØä Ļ░£ņäĀĒĢśļŖö ļŹ░ ņżæņÜöĒĢśĻ│Ā ĒāłņłśĻ░Ć ņØīņä▒ ņ¦ĆĒæ£ņŚÉ ļČĆņĀĢņĀü ņśüĒ¢źņØä ļ»Ėņ╣£ļŗż. ĻĘĖļ¤¼ļéś ļīĆļČĆļČäņØś ņØīņä▒ ņ╣śļŻīļŖö ņØīņä▒ ņāØņä▒ ĻĖ░ļ▓ĢņŚÉ ļīĆĒĢ£ ņ¦üņĀæņĀü ņ╣śļŻīņŚÉ ņżæņĀÉņØä ļæöļŗż. ņØ┤ļŖö ņä▒ļīĆ ņ£äņāØļ¦īņ£╝ļĪ£ļŖö ņØīņä▒ņØś ņ¦łĻ│╝ ņ”Øņāü Ļ░£ņäĀ ĒÜ©Ļ│╝Ļ░Ć ņĀ£ĒĢ£ņĀüņØ┤ĻĖ░ ļĢīļ¼ĖņØ┤ļŗż.
ņØīņä▒ ņ╣śļŻīļŖö Ēü¼Ļ▓ī ņ¦üņĀæņĀü ņ╣śļŻīņÖĆ Ļ░äņĀæņĀü ņ╣śļŻīļĪ£ ļéśļłī ņłś ņ׳ļŗż. ņ¦üņĀæņĀü ņØīņä▒ ņ╣śļŻīļŖö ņ”Øņāü ĻĖ░ļ░ś ņØīņä▒ ņ╣śļŻī, ņä▒ļīĆ ĻĖ░ļŖź ņÜ┤ļÅÖ, Ļ│Ąļ¬ģ ņØīņä▒ ņ╣śļŻīņÖĆ Ļ░ÖņØĆ ĻĄ¼ņ▓┤ņĀüņØĖ ļ░£ņä▒ ņÜ┤ļÅÖņØä ĒåĄĒĢ┤ ņØīņä▒ ĻĖ░ļŖźņØä Ļ░£ņäĀĒĢśļŖö ļŹ░ ņżæņĀÉņØä ļæöļŗż. ļ░śļ®┤ Ļ░äņĀæņĀü ņØīņä▒ ņ╣śļŻīļŖö ņØīņä▒ņØä ņ¦üņĀæņĀüņ£╝ļĪ£ ņĪ░ņ×æĒĢśņ¦Ć ņĢŖĻ│Ā, ņØīņä▒ ņ£äņāØ ĻĄÉņ£ĪĻ│╝ ņŖżĒŖĖļĀłņŖż Ļ┤Ćļ”¼ ļō▒ ņØīņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņØīņä▒ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņÜöņØĖņØä ļŗżļŻ¼ļŗż.
Stemple JC ļō▒ņØĆ ļŗżņØīĻ│╝ Ļ░ÖņØ┤ ņäĖļČäĒÖöĒĢśņŚ¼ ņØīņä▒ņ╣śļŻīļź╝ ĻĄ¼ļČäĒĢśņśĆņ£╝ļ®░, ņØīņä▒ņ╣śļŻī ļČäļźśļ▓Ģņ£╝ļĪ£ ļäÉļ”¼ ņō░ņØ┤Ļ│Ā ņ׳ļŗż[10]. ņä▒ļīĆ ņ£äņāØ ĻĄÉņ£Ī(hygienic voice therapy)ņØĆ ņØīņä▒ Ļ▒┤Ļ░ĢņŚÉ ļČĆņĀĢņĀüņØĖ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö ņ£ĀĒĢ┤ ņŖĄĻ┤Ć ļ░Å ĒÖśĻ▓Į ņÜöņØĖņØä ņĀ£Ļ▒░ĒĢśļŖö ļŹ░ ņżæņĀÉņØä ļæöļŗż.
ņ”ØņāüņĀü ņØīņä▒ ņ╣śļŻī(symptomatic voice therapy)ļŖö ņØīņä▒ ĒøłļĀ©, Ļ│Ąļ¬ģ ĒøłļĀ©, ĒśĖĒØĪ ņÜ┤ļÅÖĻ│╝ Ļ░ÖņØĆ ļ░®ļ▓ĢņØä ņé¼ņÜ®ĒĢśņŚ¼ ĒŖ╣ņĀĢ ņØīņä▒ ņ”ØņāüņØä ņ¦üņĀæņĀüņ£╝ļĪ£ Ļ░£ņäĀĒĢ£ļŗż. ņŗ¼ņØĖņä▒ ņØīņä▒ ņ╣śļŻī(psychogenic voice therapy)ļŖö ņāüļŗ┤, ņŖżĒŖĖļĀłņŖż Ļ┤Ćļ”¼, ņØ┤ņÖä ĻĖ░ļ▓ĢņØä ĒåĄĒĢ┤ ņØīņä▒ ņןņĢĀņŚÉ ĻĖ░ņŚ¼ĒĢśļŖö ņŗ¼ļ”¼ņĀü ņÜöņØĖņØä ļŗżļŻ¼ļŗż. ĒåĄĒĢ®ņĀü ņØīņä▒ ņ╣śļŻī(physiologic, holistic voice therapy)ļŖö ļ░£ņä▒ņŚÉ Ļ┤ĆņŚ¼ĒĢśļŖö ĒśĖĒØĪ, ļ░£ņä▒, Ļ│Ąļ¬ģ ņŗ£ņŖżĒģ£ņØś ĻĘĀĒśĢņØä ļ¦×ņČöĻĖ░ ņ£äĒĢ£ ņÜ┤ļÅÖ ļ░Å ņĪ░ņ×æņØä ĒåĄĒĢ┤ ņØīņä▒ĻĖ░ņĀäņØś ĻĖ░ņĀĆ ņāØļ”¼ĒĢÖņØä ņĪ░ņĀłĒĢśļŖö Ļ▓āņØä ļ¬®Ēæ£ļĪ£ ĒĢ£ļŗż. ļ│ĄĒĢ®ņĀü ņØīņä▒ ņ╣śļŻī(eclectic voice therapy)ļŖö Ļ░£ņØĖņØś ĒĢäņÜöņŚÉ ļ¦×ņČś ņŚ¼ļ¤¼ ņ╣śļŻī ņĀæĻĘ╝ ļ░®ņŗØņØä Ļ▓░ĒĢ®ĒĢśņŚ¼ ņé¼ņÜ®ĒĢ£ļŗż.
ņ”ØņāüņĀü ņØīņä▒ ņ╣śļŻīļŖö ņØīņä▒ ņé░ņČ£ņØś ņ”Øņāü, ņ”ē ņØīņØś ļåÆļé«ņØ┤, Ēü¼ĻĖ░, ĒśĖĒØĪ, ĒøäļæÉ ĻĖ┤ņן ļō▒ņØä ņĪ░ņĀĢĒĢśņŚ¼ ņØīņä▒ ņןņĢĀļź╝ Ļ░£ņäĀĒĢĀ ņłś ņ׳ļŗżļŖö ņĀäņĀ£ņŚÉ ĻĖ░ņ┤łĒĢśĻ│Ā ņ׳ļŗż. ņ”ØņāüņĀü ņØīņä▒ ņ╣śļŻīļŖö ņØ┤ļ¤¼ĒĢ£ ļŗżņ¢æĒĢ£ ņØīņä▒ ņÜöņåīņØś ļ¼ĖņĀ£ņĀÉņØä ĒÖĢņØĖĒĢśĻ│Ā ņØīņä▒ ņ”ØņāüņØä ņ¦üņĀæņĀüņ£╝ļĪ£ ņłśņĀĢĒĢśļŖö ĻĖ░ļ▓ĢņØ┤ļŗż. ņśłļź╝ ļōżņ¢┤, ĒÖśņ×ÉĻ░Ć ļé«ņØĆ ņØīņØś ļåÆļé«ņØ┤, ņł©ņåīļ”¼Ļ░Ć ņä×ņØĖ ņØīņä▒, Ļ░ĢĒĢ£ ņä▒ļ¼Ė ņĀæņ┤ēņ£╝ļĪ£ ĒŖ╣ņ¦Ģ ņ¦Ćņ¢┤ņ¦ĆļŖö ņØīņä▒ ĒŖ╣ņä▒ņØä ļ│┤ņØ╝ Ļ▓ĮņÜ░, ņ╣śļŻīņØś ņŻ╝ņÜö ņ┤łņĀÉņØĆ ņØ┤ļ¤¼ĒĢ£ ņ”ØņāüļōżņØä ņ¦üņĀæņĀüņ£╝ļĪ£ ņłśņĀĢĒĢśļŖö ļŹ░ ļ¦×ņČ░ņ¦äļŗż. ņØ┤ļ¤¼ĒĢ£ ņ”ØņāüļōżņØä ņłśņĀĢĒĢśĻĖ░ ņ£äĒĢ┤ ņé¼ņÜ®ļÉśļŖö ņ┤ēņ¦ä ĻĖ░ļ▓Ģņ£╝ļĪ£ļŖö ļ¼ĖņĀ£ņŚÉ ļīĆĒĢ£ ņäżļ¬ģ, ņ▓ŁĻ░ü ĒøłļĀ©, Ļ░ĢĒĢ£ ņä▒ļ¼Ė ņĀæņ┤ēņØś ņĀ£Ļ▒░, ĻĘĖļ”¼Ļ│Ā ĒśĖĒØĪ ĒøłļĀ© ļō▒ņØ┤ ĒżĒĢ©ļÉĀ ņłś ņ׳ļŗż. ņ”ØņāüņĀü ņØīņä▒ ņ╣śļŻī ĻĖ░ļ▓Ģņ£╝ļĪ£ļŖö Boone ļō▒ņØ┤ ņĀ£ņŗ£ĒĢ£ 25Ļ░Ćņ¦Ć ļ░®ļ▓ĢņØ┤ Ļ░Ćņן ļ¦ÄņØ┤ ņé¼ņÜ®ļÉ£ļŗż(Table 1) [9].
ĒåĄĒĢ®ņĀü ņØīņä▒ ņ╣śļŻīņŚÉņä£ ļäÉļ”¼ ņé¼ņÜ®ļÉśļŖö ļ░®ļ▓ĢņØĆ Ļ│Ąļ¬ģ ņØīņä▒ ņ╣śļŻīļĪ£ ņåīļ”¼ļź╝ ļ│┤ļŗż ĒÜ©ņ£©ņĀüņ£╝ļĪ£ ņĀäļŗ¼ĒĢśĻĖ░ ņ£äĒĢ┤ ņ¦äļÅÖņØä ĻĄ¼Ļ░ĢĻ│╝ ļ╣äĻ░ĢņŚÉ ņ¦æņżæņŗ£ĒéżļŖö ņØīņä▒ ĒøłļĀ© ĻĖ░ļ▓ĢņØ┤ļŗż. ņØ┤ ļ░®ļ▓ĢņØĆ ĒøäļæÉņØś ĻĖ┤ņןĻ│╝ Ēö╝ļĪ£ļź╝ ņżäņØ┤Ļ│Ā, ņØīņä▒ ņé░ņČ£ Ļ│╝ņĀĢņŚÉņä£ņØś ĒÜ©ņ£©ņä▒ņØä ļåÆņØ┤ļŖö Ļ▓āņ£╝ļĪ£ ņä▒ļīĆņØś ļČĆļŗ┤ņØä ņżäņŚ¼ ĒÜ©ņ£©ņĀüņØĖ ņØīņä▒ ņāØņä▒ņØä ņ┤ēņ¦äĒĢśĻ│Ā ņØīņä▒ ļģĖļĀźņØä ņżäņØ┤Ļ│Ā ņØīņä▒ ņāØņä▒ņØä Ļ░£ņäĀņŗ£Ēé©ļŗż.
ļ░śĒÅÉņćäņä▒ļÅäĒøłļĀ©ņØĆ ņä▒ļÅäņØś ņØ╝ļČĆļČäņØä ņłśņČĢĒĢśņŚ¼ Ļ│Ąļ¬ģņØä ņĄ£ņĀüĒÖöĒĢśĻ│Ā ĻĖ┤ņןļÉ£ ņØīņä▒ņØä ņżäņØ┤ļŖö ļ░®ļ▓ĢņØ┤ļ®░, ĒŚłļ░Ź, ņ×ģņłĀļ¢©ĻĖ░, ĒśĆļ¢©ĻĖ░, ļ╣©ļīĆļ░£ņä▒ņØ┤ļéś, Lax Vox ņÖĆ Ļ░ÖņØĆ ĒŖ╣ļ│äĒ׳ ņĀ£ņ×æļÉ£ ĒŖ£ļĖīļź╝ ĒåĄĒĢ┤ ļ░śĒÅÉņćäņä▒ļÅäĒøłļĀ©ņØä ņŚ░ņŖĄĒĢĀ ņłś ņ׳ļŗż. ĒŖ£ļĖī ļ░£ņä▒ņØä ņØ┤ņÜ®ĒĢ£ ļ░śĒÅÉņćäņä▒ļÅäĒøłļĀ©ņØĆ ņØīņä▒ņØś ņ¦łĻ│╝ ļ░£ņä▒ņØä ņ”ēĻ░üņĀüņ£╝ļĪ£ Ļ░£ņäĀĒĢśļŖö ļŹ░ ļÅäņøĆņØ┤ ļÉ£ļŗż.
ņä▒ļīĆ ĻĖ░ļŖź ņÜ┤ļÅÖ(vocal function exercise)ņØĆ ņä▒ļīĆņØś ĻĘ╝ļĀźĻ│╝ ņ£ĀņŚ░ņä▒ņØä Ē¢źņāüņŗ£ņ╝£, ņĢłņĀĢņĀüņØ┤Ļ│Ā Ļ▒┤Ļ░ĢĒĢ£ ņØīņä▒ ņé░ņČ£ņØä ļÅäļ¬©ĒĢśļŖö ņØīņä▒ ĒøłļĀ© ĻĖ░ļ▓ĢņØ┤ļŗż. ņ¦ĆņåŹņĀüņØĖ ŌĆśņØ┤ŌĆÖ ļ░£ņØī ņ£Āņ¦Ć, ņØīņØä ņĀÉņĀÉ ļåÆņØ┤Ļ│Ā ļé«ņČöļŖö ĒÖ£ņŻ╝ĒøłļĀ© ļō▒ņØä ĒåĄĒĢ┤ņä£ ņ▓┤Ļ│äņĀüņ£╝ļĪ£ ņä▒ļīĆņÖĆ Ļ┤ĆļĀ©ļÉ£ ĻĘ╝ņ£ĪļōżņØä Ļ░ĢĒÖöĒĢśĻ│Ā, ņä▒ļīĆņØś ļé┤ĻĄ¼ņä▒ņØä ņ”ØĻ░Ćņŗ£Ēé┤ņ£╝ļĪ£ņŹ© ņØīņä▒ ņןņĢĀļź╝ ņśłļ░®ĒĢśĻ│Ā ņ╣śļŻīĒĢ£ļŗż. Ļ▒┤Ļ░ĢĒĢ£ ņé¼ļ×īĻ│╝ ļ░£ņä▒ ņןņĢĀĻ░Ć ņ׳ļŖö ņé¼ļ×ī ļ¬©ļæÉņŚÉņä£ ņØīņä▒ Ļ░£ņäĀ ĒÜ©Ļ│╝Ļ░Ć ņ׳ņ£╝ļ®░, ņןĻĖ░ņĀüņØĖ ņ╣śļŻī ņŗ£ ĒÜ©Ļ│╝Ļ░Ć ļŹö ļåÆļŗż.
ĒøäļæÉ ļ¦łņé¼ņ¦Ć ņÜöļ▓Ģ, ĒŖ╣Ē׳ ĒøäļæÉ ņŻ╝ļ│Ć ļ¦łņé¼ņ¦ĆļŖö ņØīņä▒ ņ”ØņāüĻ│╝ ĻĘ╝Ļ│©Ļ▓®Ļ│ä ĒåĄņ”ØņŚÉ ļÅäņøĆņØä ņżĆļŗż. ļ░£ņä▒ ņןņĢĀĻ░Ć ņ׳ļŖö Ļ░ĆņłśņÖĆ ĻĄÉņé¼ņŚÉņä£ ĒøäļæÉ ļ¦łņé¼ņ¦Ć ņÜöļ▓ĢņØ┤ ņØīņä▒ņØś ļ▓öņ£äņÖĆ ņ¦łņŚÉņä£ļÅä ņ£ĀņØśĒĢ£ Ļ░£ņäĀĒÜ©Ļ│╝Ļ░Ć ņ׳ļŗż.
ĒīīĒé©ņŖ©ļ│æņ£╝ļĪ£ ņØĖĒĢ£ ļ░£ņä▒ņןņĢĀņŚÉ ļīĆĒĢ┤ņä£ļŖö Lee Silverman Voice Treatment (LSVT)ņØ┤ Ļ░Ćņן ĒØöĒĢśĻ▓ī ņé¼ņÜ®ļÉśļŖö ņØīņä▒ ņ╣śļŻī ĻĖ░ļ▓ĢņØ┤ļŗż. LSVTļŖö ĒīīĒé©ņŖ©ļ│æ ĒÖśņ×ÉņØś ņØīņä▒ Ļ░ĢļÅäļź╝ Ļ░£ņäĀĒĢśņŚ¼, ņØ┤ļĪ£ ņØĖĒĢ┤ ņĀĆņÜ┤ļÅÖņä▒ ĻĄ¼ņØī ņןņĢĀļź╝ ĒśĖņĀäņŗ£ņ╝£ ņØśņé¼ņåīĒåĄņØä Ļ░£ņäĀĒĢ£ļŗż.
ĒøäļæÉ ņ£äņāØ ĻĄÉņ£Īļ¦īņ£╝ļĪ£ļŖö ņØīņä▒ Ļ░£ņäĀņØ┤ ļ¬ģĒÖĢĒĢśņ¦Ć ņĢŖņĢśņ£╝ļéś, ņ¦üņĀæ ņØīņä▒ ņ╣śļŻīņÖĆ ļ│æĒ¢ēĒ¢łņØä ļĢī ņ╣śļŻī Ļ▓░Ļ│╝Ļ░Ć Ē¢źņāüļÉ£ļŗżļŖö ņĀÉņŚÉņä£ļÅä ļ│ĄĒĢ®ņĀü ņØīņä▒ņ╣śļŻīļŖö ĒĢ£Ļ░Ćņ¦Ć ņØīņä▒ņ╣śļŻī ĻĖ░ļ▓Ģļ¦īņØä ņŗ£Ē¢ēĒĢśļŖö Ļ▓āļ│┤ļŗżļŖö ļŗżņ¢æĒĢ£ ņØīņä▒ņ╣śļŻīĻĖ░ļ▓ĢņØä ĒÖśņ×ÉņŚÉ ļ¦×Ļ▓ī ņĀüņĀłĒĢśĻ▓ī ņŗ£Ē¢ēĒĢ£ļŗżļŖö ņĀÉņŚÉņä£ ļÅäņøĆņØ┤ ļÉ£ļŗż.
ņåīņģ£ļ»Ėļööņ¢┤ņØś ļ░£ļŗ¼ļĪ£ ļŗżņ¢æĒĢ£ ņśüņāüĻ│╝ ļ¦żņ▓┤Ļ░Ć ņ”ØĻ░ĆĒĢśĻ│Ā COVID-19 Ēī¼ļŹ░ļ»╣ ļÅÖņĢł ļ╣äļīĆļ®┤ņĀæņ┤ēņØś ĒØÉļ”äņØś ļ¦×ņČöņ¢┤ ņ×ÉĻ░Ć Ļ┤Ćļ”¼ ņØīņä▒ ĒöäļĪ£ĻĘĖļשņØ┤ ļŹö ļ¦ÄņØ┤ ļ░£ņĀäĒĢśĻ│Ā ļÅäņ×ģļÉśĻ│Ā ņ׳ļŗż[11]. ņåīņģ£ļ»Ėļööņ¢┤ļź╝ Ļ▓ĆņāēĒĢśļ®┤ ļŗżņ¢æĒĢ£ ļÅÖņśüņāüņØä ĒåĄĒĢ┤ ļŗżņ¢æĒĢ£ ņØīņä▒ņ╣śļŻīņØś ļ░®ļ▓ĢņØä ņēĮĻ▓ī ņ░ŠņĢäļ│╝ ņłś ņ׳ļŗż. ļśÉĒĢ£ ņŖżļ¦łĒŖĖĒÅ░ņØä ĒåĄĒĢ┤ņä£ļÅä ņØīņä▒ņ╣śļŻīļź╝ Ļ┤Ćļ”¼ĒĢĀ ņłś ņ׳ļŖö ņŚ¼ļ¤¼ ņĢ▒ļōżņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ļŗż. ņØīņä▒ ĒÅēĻ░ĆņÖĆ ņ╣śļŻīļź╝ ņ£äĒĢ£ ņŖżļ¦łĒŖĖĒÅ░ ņĢ▒ņØĆ ņØĖĻ│Ąņ¦ĆļŖźĻ│╝ ņŚ░Ļ▓░ļÉśņ¢┤ ņé¼ņÜ®ņ×ÉņŚÉĻ▓ī ļŗżņ¢æĒĢ£ ņ╣śļŻīņśĄņģśņØä ņĀ£Ļ│ĄĒĢ£ļŗż(Figure 4). ņĀÉņĀÉ ņØīņä▒ļČäņäØņØ┤ Ļ░äĒÄĖĒĢ┤ņ¦ĆĻ│Ā ĒÄĖļ”¼ĒĢ┤ņ¦Ćļ®┤ņä£, ļ│Ąņ×ĪĒĢ£ ņŗ£ņäż ņŚåņØ┤ Ļ░äļŗ©ĒĢ£ VOXplotĻ│╝ Ļ░ÖņØĆ ļ¼┤ļŻī ĒöäļĪ£ĻĘĖļשņ£╝ļĪ£ ņØīĒ¢ź ļČäņäØņØä ņŗ£Ē¢ēĒĢśĻ│Ā, ņē░ ļ¬®ņåīļ”¼ ļō▒ņØś ņØīĒ¢ź ļ│Ćņłśļź╝ ņłśņ╣ś ļŹ░ņØ┤Ēä░ņÖĆ ņŗ£Ļ░üņĀü ĒśĢĒā£ļĪ£ ļČäņäØĒĢĀ ņłś ņ׳ļŗż.
ņØīņä▒ ņ╣śļŻīļŖö ņØīņä▒ ņןņĢĀ ņ╣śļŻīņŚÉ ņ׳ņ¢┤ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢ£ļŗż. ņ¦üņĀæņĀü ņżæņ×¼ ĻĖ░ļ▓Ģ, ņä▒ļīĆ ņ£äņāØ ĻĄÉņ£Ī, ņŗ¼ļ”¼ņĀü ļ░Å ĒåĄĒĢ®ņĀü ņĀæĻĘ╝ņØś ņĪ░ĒĢ®ņØĆ ļŗżņ¢æĒĢ£ ņāüĒā£ņŚÉņä£ ņØīņä▒ ĒÆłņ¦łņØä ņłśņĀĢĒĢśļŖö ļŹ░ ĒÜ©Ļ│╝ņĀüņØĖ Ļ▓āņ£╝ļĪ£ ņ×ģņ”ØļÉśņŚłļŗż. ņøÉĻ▓® ņ¦äļŻī ļ░Å ņØīĒ¢ź ļČäņäØ ļÅäĻĄ¼ņÖĆ Ļ░ÖņØĆ ĻĖ░ņłĀņØś ļ░£ņĀäņØĆ ņØīņä▒ ņ╣śļŻīņØś ņĀæĻĘ╝ņä▒Ļ│╝ ņĀĢĒÖĢņä▒ņØä ļŹöņÜ▒ Ē¢źņāüņŗ£Ēé©ļŗż. ĒśĖĒØĪ, ļ░£ņä▒, Ļ│Ąļ¬ģņØś Ļ┤ĆĻ│äļź╝ ņØ┤ĒĢ┤ĒĢśļŖö Ļ▓āņØĆ ņØīņä▒ ņ╣śļŻīņØś Ļ▓░Ļ│╝ļź╝ ņĄ£ņĀüĒÖöĒĢśļŖö ļŹ░ ĒĢäņłśņĀüņØ┤ļŗż ņØīņä▒ ņןņĢĀļź╝ Ļ░Ćņ¦ä Ļ░£ņØĖņØś ļŗżņ¢æĒĢ£ ņÜöĻĄ¼ļź╝ ņČ®ņĪ▒ņŗ£ĒéżĻĖ░ ņ£äĒĢ£ Ē¢ēļÅÖņĀü, ņØśĒĢÖņĀü, ĻĖ░ņłĀņĀü ņżæņ×¼ļź╝ ĒåĄĒĢ®ĒĢ£ ļŗżĒĢÖņĀ£ņĀü ņĀæĻĘ╝ņØ┤ ņżæņÜöĒĢśļŗż.
References
1. Garabet R, Melley LE, Sataloff RT. Noninvasive management of voice disorders: an umbrella review. J Voice 2024 Apr 10;[Epub]. https://doi.org/10.1016/j.jvoice.2024.03.027

2. Ribeiro VV, Nascimento W, da Silva RC, Gon├¦alves FM, Santos RS, Behlau M, et al. Evidence on vocal interventions in adults: a scoping review. J Voice 2023 May 4;S0892-1997:00101-7. 2023 May 5 [Epub]. https://doi.org/10.1016/j.jvoice.2023.03.005

3. Desjardins M, Halstead L, Cooke M, Bonilha HS. A systematic review of voice therapy: what ŌĆ£EffectivenessŌĆØ really implies. J Voice 2017;31:392.

4. Khoddami SM, Aghadoost S, Jalaie S, Dabirmoghaddam P. The comparison between vocal facilitating techniques, manual circumlaryngeal therapy, and combined voice therapy in teachers with muscle tension dysphonia: a randomized clinical trial. Eur Arch Otorhinolaryngol 2023;280:4543-53.


5. Busto-Crespo O, Uzcanga-Lacabe M, Abad-Marco A, Berasategui I, Garc├Ła L, Marav├Ł E, et al. Longitudinal voice outcomes after voice therapy in unilateral vocal fold paralysis. J Voice 2016;30:767.

6. Nanjundaswamy RKB, Jayakumar T. Eclectic voice therapy program in hyperfunctional voice disorders: evidence from multidimensional vocal profiling. J Voice 2024 May 27;[Epub]. https://doi.org/10.1016/j.jvoice.2024.04.027

7. Hac─▒o─¤lu HN, Bengisu S. Evaluation of the effectiveness of resonant voice therapy in patients with functional voice disorder. J Voice 2023 Aug 31;[Epub]. https://doi.org/10.1016/j.jvoice.2023.07.003

9. Boone DR, McFarlane S, Von Berg S, Zraick R. The voice and voice therapy. 9th ed. Pearson Education; 2013. p.1-400.
10. Stemple JC, Hapner ER. Voice therapy: clinical case studies. 4th ed. Plural Publishing; 2019. p.531.
11. Farsi S, Brown MC, Alsup N, Pickett H, Petersen H, Davis K, et al. The role of telemedicine in voice therapy. Ear Nose Throat J 2024 Jun 10;[Epub]. https://doi.org/10.1177/0145561324125864

Figure┬Ā1.
Subsystem of voice production. Voice production relies on the coordination of respiration, phonation, and resonance subsystems. Reused from the article of Theis et al. (Int J Head Neck Surg 2022;13:27-31) [8].
Figure┬Ā2.
Dynamic interaction between central nervous system and motor control in movement execution. This figure demonstrates the dynamic interaction between the sensory system, central nervous system (CNS), and motor system, highlighting the importance of motor programming through experience for accurate motor execution.
Figure┬Ā3.
Laryngeal motor cortex and its associated neural networks. This diagram illustrates the neural regions involved in the control and regulation of laryngeal motor functions. The laryngeal motor cortex interacts with three major groups of brain regions.
Table┬Ā1.
BooneŌĆÖs 25 fascilitating techniques
Reused from the book of Boone et al. (Pearson Education 2013;) [9].
- TOOLS
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 1,300 View
- 26 Download
- ORCID iDs
-
Min Woo Park

https://orcid.org/0000-0001-5611-4187 - Related articles



 PDF Links
PDF Links PubReader
PubReader Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print